Factor Rh
El factor Rh es una proteína integrada en los glóbulos rojos o eritrocitos y por medio de su determinación se detecta el tipo de sangre, ya sea Rh + o -, independientemente de los tipos de sangre conocidos como O, A, B y AB.
Los Rh positivos son aquellas personas que presentan dicha proteína en sus glóbulos rojos, y negativa quienes no presenten la proteína. Un 85% de la población tiene en esa proteína una estructura dominante, que corresponde a una determinada secuencia de aminoácidos que en lenguaje común son denominados habitualmente Rh+.
Alrededor de la sexta semana de gestación, el antígeno Rh comienza a ser expresado en los glóbulos rojos humanos.
Tener Rh– significa que se tiene la misma proteína pero con modificaciones en ciertos aminoácidos que determinan diferencias significativas en la superficie de los glóbulos rojos, y hacen a los humanos Rh– disponer de anticuerpos (aglutininas) en el plasma que reaccionan contra los glóbulos rojos Rh +.
El principal antígeno Rh es el D y el anticuerpo presente en quienes carecen de antígeno D es el anti-D. Si el antígeno D está presente el fenotipo es Rh positivo y si D está ausente (situación representada como "d") es Rh negativo. Se han identificado más de 45 antígenos del sistema Rh, pero de todos ellos apenas seis son frecuentes, estos son: D, C, E, d, c, e. Los anticuerpos a los distintos antígenos Rh aparecen después de exponerse un individuo Rh negativo a eritrocitos de sangre Rh positivo. La herencia de los antígenos Rh es determinada por un complejo de dos genes, de los cuales uno codifica la proteína transportadora de antígeno D y otro codifica la proteína transportadora de antígeno «C» o «c», o de «E» y «e». Las personas Rh positivas poseen genes RHD, que codifica la proteína transportadora de antígeno D y RHCE, que codifica la especificidad de la proteína transportadora de C y E. Mientras las Rh negativas tienen únicamente el gen RHCE.
Mutaciones en el gen RHCE dan lugar al síndrome del Rh nulo y cursa con anemia hemolítica. Variantes no codificantes (intrónicas) del mismo gen se han asociado a la velocidad de sedimentación globular (VSG) en un estudio realizado E la población de Cerdeña, donde los valores de la VSG eran mayores en los individuos que presentaban Rh positivo. Los autores sugieren un posible efecto causal del polimorfismo, a pesar de no estar localizado en una región del gen codificante para proteína.
El 45% de los individuos Rh positivos es homocigoto al factor D, y el 55 % restante es heterocigoto por haber heredado un factor D positivo y otro negativo de sus progenitores.
La transfusión de sangre de un Rh+ a un Rh– que no tiene dicho aglutinógeno induce la formación de anticuerpos, que en sucesivas donaciones puede aglutinar la sangre (formar coágulos). De ahí que en las donaciones de sangre y órganos se tenga en cuenta dicho factor. El factor Rh (Rhesus) fue descubierto por Karl Landsteiner y Wiener en 1940.
La abreviatura «Rh» se usa en referencia a la palabra rhesus, la cual significa mono en griego. Su origen se encuentra en 1937, cuando Karl Landsteiner junto con Alexander Solomon Wiener, descubrieron un antígeno en los hematíes al que bautizaron como factor Rh, al haber sido hallado en el suero de conejos inmunizados con sangre procedente de un mono de la India de la especie Macaca mulatta.
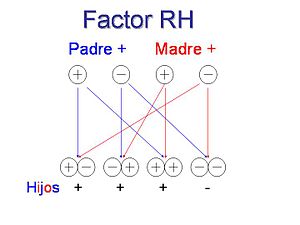
Ejemplo de herencia del factor Rh (son dos alelos, uno del padre y otro de la madre)
++ es positivo y +– es también positivo porque el gen + es dominante y el gen – es recesivo.
– – sólo hay alelos negativos, luego el factor es Rh negativo.
En los embarazos, la prueba sanguínea se concentra en los casos 4 y 7, con padre ++ o +– y madre – – si hijo +–. Para estos casos hay un tratamiento con globulina Rh. Es conveniente recordar que la madre normalmente no está sensibilizada en el primer embarazo, ya que para esto se necesita una exposición previa de la sangre de la madre a la sangre Rh+ del feto, lo cual no suele producirse en embarazos normales excepto en el parto, donde la placenta se desprende y la sangre del bebé y de la madre entran en contacto. El contacto sanguíneo también se puede producir en un aborto, tanto provocado como espontáneo, o durante un procedimiento de examen prenatal invasivo (por ejemplo, una amniocentesis). Por lo tanto, la "sensibilización Rh" de la madre no se produce hasta el segundo o siguiente embarazo; a estos efectos se considera primer embarazo cualquiera anterior aunque no haya llegado a término. Asimismo las transfusiones de sangre incorrectas a la madre de grupos positivos, también producen sensibilización. Es muy importante el análisis sanguíneo de ambos padres para que el médico descarte la posibilidad de la enfermedad hemolítica del recién nacido o perinatal (eritroblastosis fetal). Las madres RH- cuyo feto es RH+ frecuentemente son inyectadas con la vacuna Rhesuman o la vacuna Rhogam, cuyo principio activo es la Inmunoglobulina humana anti-D (Rh), la vacuna es peligrosa y siempre se debe inyectar vía intramuscular y el procedimiento ser supervisado por un médico.
Los donantes con Rh negativo pueden donar tanto a receptores negativos como a positivos, y los positivos solamente a los positivos. Por ejemplo: el grupo O– puede donar tanto al O– como al O+.
En el artículo grupo sanguíneo se desarrolla con detalle la herencia de los Grupos A, B, AB y O, y la tabla de donantes/receptores.